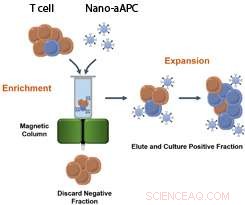
Detta är en grafik som visar en process för att producera ett stort antal aktiverade, anpassade T-celler med hjälp av magnetiska nanopartiklar och en kolonn. Kredit:Karlo Perica/Johns Hopkins Medicine
På senare år har forskare har aktivt drivit immunterapi, en lovande behandlingsform som bygger på att utnyttja och träna kroppens eget immunförsvar för att bättre bekämpa cancer och infektioner. Nu, Resultaten av en studie ledd av Johns Hopkins utredare tyder på att en enhet som består av en magnetisk kolumn parad med skräddarsydda magnetiska nanopartiklar kan ha en nyckel till att få immunterapi till utbredd och framgångsrik klinisk användning. En sammanfattning av forskningen, utförs i mus- och mänskliga celler, visas online 14 juli i tidningen ACS Nano .
Johns Hopkins-teamet fokuserade på att träna och snabbt multiplicera vita blodkroppar i immunsystemet, kända som T-celler på grund av deras potential som ett effektivt vapen mot cancer, enligt Jonathan Schneck, M.D., Ph.D., professor i patologi, medicin och onkologi vid Johns Hopkins University School of Medicine's Institute for Cell Engineering. "Utmaningen har varit att träna dessa celler tillräckligt effektivt, och få dem att dela sig tillräckligt snabbt, att vi kunde använda dem som grund för en terapi för cancerpatienter. Vi har tagit ett stort steg mot att lösa det problemet, " han säger.
I ett försök att förenkla och effektivisera cellulära immunterapier, Schneck, Karlo Perica, en färsk M.D./Ph.D. examen som arbetade i Schnecks labb, och andra arbetade med konstgjorda vita blodkroppar. Dessa så kallade artificiella antigenpresenterande celler (aAPCs) var pionjärer av Schnecks labb och har visat sig lovande när det gäller att aktivera försöksdjurs immunsystem för att attackera cancerceller.
Att göra det, Perica förklarar, aAPC:erna måste interagera med naiva T-celler som redan finns i kroppen, väntar på instruktioner om vilken specifik inkräktare som ska riktas mot och slåss. aAPC:erna binder till specialiserade receptorer på T-cellernas ytor och "presenterar" dem med distinkta proteiner som kallas antigener. Denna process aktiverar T-cellerna för att avvärja ett virus, bakterier eller tumör, samt att göra fler T-celler.
I en tidigare studie på möss, Schnecks team fann att naiva T-celler aktiveras mer effektivt när flera aAPC binds till olika receptorer på cellerna, och sedan utsattes för ett magnetfält. Magneterna förde aAPC:erna och deras receptorer närmare varandra, primer T-cellerna både för att bekämpa målcancern och dela sig för att bilda fler aktiverade celler.
Men naiva T-celler är lika sällsynta i blodet som en "nål i en höstack, " säger Perica. Eftersom det slutliga målet är att skörda en patients T-celler från ett blodprov, träna dem sedan och utöka deras antal innan de sätts tillbaka i patienten, Schnecks forskargrupp tittade på magneter som ett potentiellt sätt att separera de naiva T-cellerna från andra i blodet.
Teamet blandade blodplasma från möss och, separat, människor med magnetiska aAPCs som bär antigener från tumörer. De körde sedan plasmat genom en magnetisk kolonn. De tumörbekämpande T-cellerna band till aAPCs och fastnade på sidorna av kolonnen, medan andra celler sköljdes rakt igenom och kasserades. Det magnetiska fältet i kolonnen aktiverade T-cellerna, som sedan sköljdes av till en närande buljong, eller kultur, att växa och dela. Efter en vecka, deras antal hade ökat med uppskattningsvis 5, 000 till 10, 000 gånger. Eftersom antalet av dessa celler skulle kunna utökas tillräckligt snabbt för att vara terapeutiskt användbara, tillvägagångssättet kan öppna dörren till individualiserade immunterapibehandlingar som är beroende av patientens egna celler, säger Perica.
Schneck säger att användningen av naiva T-celler kan göra den nya tekniken användbar för fler patienter än en annan immunterapi som nu testas, som förlitar sig på andra vita blodkroppar som kallas tumörinfiltrerande lymfocyter. Dessa celler är redan "tränade" för att bekämpa cancer, och forskare har visat viss framgång med att isolera några av cellerna från tumörer, få dem att dela sig, och sedan överföra dem tillbaka till patienter. Men, Schneck säger, inte alla patienter är kvalificerade för denna terapi, eftersom inte alla har tumörinfiltrerande lymfocyter. Däremot alla människor har naiva T-celler, så patienter med cancer skulle potentiellt kunna dra nytta av det nya tillvägagångssättet oavsett om de har tumörinfiltrerande lymfocyter eller inte.
"AAPC:erna och den magnetiska kolonnen utgör tillsammans grunden för att förenkla och effektivisera processen att generera tumörspecifika T-celler för användning i immunterapi, säger Juan Carlos Varela, M.D., Ph.D., en tidigare medlem av Schnecks laboratorium som nu är biträdande professor vid Medical University of South Carolina.
Forskarna fann att tekniken också fungerade med en blandning av aAPC som bär flera antigener, som de säger kan hjälpa till att bekämpa problemet med tumörer som muterar för att undvika kroppens försvar. "Vi får flera skott på målet, " säger Schneck.
Medan laget först testade den nya metoden endast på cancerantigener, Schneck säger att det också skulle kunna fungera för terapier mot kroniska infektionssjukdomar, såsom HIV. Han säger att om ytterligare tester går bra, kliniska prövningar av tekniken kan börja inom ett och ett halvt år.