Venösa missbildningar - vävnader som till stor del består av onormalt formade vener - är ofta svåra att behandla, särskilt när de ligger i känsliga områden som ögon, ansikte och genitourinära organ. I de värsta fallen är lesionerna vanprydande och kan krossa eller blockera omgivande vävnader, orsaka blödning och koagulering, störa andning eller syn eller försämra cirkulationen.
Katie Ladlie, 25, har varit där. Hennes lesioner påverkar olika delar av hennes kropp, men mest allvarligt hennes vänstra ben. Som barn kom hon till Vascular Anomalies Center på Boston Children's Hospital från Missouri för flera behandlingar. Dessa hjälpte till att innehålla några av hennes mindre lesioner, men inte så mycket hennes försämrade vänstra ben, som blev förstorat och smärtsamt när blod samlades i de onormala venerna och skadade hennes knäleden.
Till slut kunde hon inte längre gå och hade inga alternativ. Vid 12 års ålder, eftersom hon ville spela sport, valde hon att få sitt ben amputerat på sitt hemsjukhus i Missouri. Med hjälp av en protes skulle detta tillåta henne att vara mer aktiv och rörlig.
På grund av risken för blödning kan missbildningar som Ladlies ofta inte säkert behandlas kirurgiskt. Skleroterapi hjälpte med några av Ladlies mindre lesioner. Men det kan vara tekniskt annorlunda att utföra, kan också leda till blödningar och fungerar ofta inte bra, säger Steven Fishman, MD, som är chef för Vascular Anomalies Center och var en av Ladlies ursprungliga läkare. Och de tillgängliga medicinerna stoppar bara missbildningar från att växa, orsakar ofta biverkningar och måste tas på obestämd tid.
Ladlies fall – och andra liknande det – har inspirerat Boston Childrens forskare att fortsätta leta efter nya lösningar. En, som nyligen beskrevs i tidskriften Nano Letters , ser särskilt lovande ut.
För flera år sedan mötte pediatrisk intensivist och anestesiolog Daniel Kohane, MD, Ph.D., och hans dåvarande kollega Kathleen "Kate" Cullion, MD, Ph.D., en tonåring på intensivvårdsavdelningen med en svår venös, basketstorlek missbildning som påverkar hennes lår och ben. Kohane leder Laboratory for Biomaterials and Drug Delivery (LBDD) vid Boston Children's, och han och Cullion undrade om labbet kunde hjälpa.
De fick en idé om ett nytt tillvägagångssätt från en andra patient med en lymfatisk missbildning, som hade en kontrastfärgsstudie för att bättre se kärlen. "Färgämnet var fortfarande i missbildningen två månader efter studien", berättar Kohane. "Färgämnet bestod av nanopartiklar som glider igenom normala blodkärl. Men de onormala kärlen var läckande och partiklarna samlades där. Kate och jag sa:"Jag undrar om samma sak skulle hända med venösa missbildningar."
Denna tendens för läkemedel att diffundera ut ur missbildade, läckande kärl till omgivande vävnader kan göra det möjligt för ett läkemedel att ackumuleras precis där det behövs, resonerade de. Detta skulle öka effektiviteten och möjliggöra högre doser men samtidigt förhindra effekter som inte är mål på andra ställen i kroppen.
Kohane och Cullion använde möss med biokonstruerade nätverk av mänskliga kärl som modellerade venösa missbildningar, utvecklade i labbet av Juan Melero-Martin, Ph.D. De gav mössen intravenösa injektioner av nanopartiklar och spårade partiklarnas fördelning i kroppen.
"Vi bevisade att man kunde få nanopartiklar att företrädesvis ackumuleras i de anomala kärlen", säger Cullion, som nu är en närvarande intensivist och assisterande chef för LBDD.
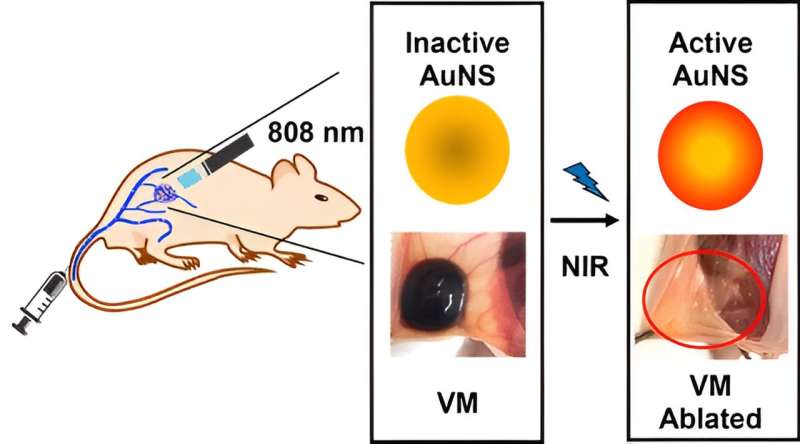
I sitt senaste arbete testade de en nanopartikelbaserad fototermisk terapi i en musmodell av venösa missbildningar. Först injicerade de mössen intravenöst med guldnanopartiklar, som ackumulerades i missbildningarna. Därefter bestrålade de de nanopartikelfyllda lesionerna med nära-infrarött ljus. De bestrålade guldpartiklarna genererade värme, vilket minskade missbildningarna dramatiskt och ibland eliminerade dem helt.
Kohane blev blåst. "Mössen hade några venösa missbildningar som var dubbelt så stor som en ärta och två dagar senare fanns det ingenting."
Med detta principbevis och tidiga bevis på säkerhet har Kohane, Cullion och kirurgkollegan Claire Ostertag-Hill, MD, ansökt om patent på tekniken – den första användningen av nanomedicin för att behandla vaskulära anomalier. Kohane tror att det kan komma till kliniken relativt snabbt, eftersom kliniska prövningar redan använder ett liknande tillvägagångssätt för cancer.
"Jag tror att den här behandlingen kommer att vara bra för mer komplexa vaskulära anomalier, eller de på svåra platser", säger Ostertag-Hill. "Stora anomalier kan kräva flera behandlingar, men åtminstone kan det här tillvägagångssättet minska dem och göra operationen mindre riskabel. Hos mycket komplexa patienter kan den användas i kombination med andra procedurer."
Fishman, som som överläkare har styrt kollegor till Kohane-labbet, stöder helhjärtat att gå vidare. "Så fort de har ytterligare validering i djur och institutionella och regulatoriska godkännanden, har vi massor av patienter som skulle registrera sig för att bli den första människan som behandlas, eftersom de inte har några andra bra alternativ eller andra alternativ har misslyckats", säger han. "Detta arbete är innovativt och kommer förhoppningsvis att göra skillnad."
Ladlie är också hoppfull om forskningen. Idag är hon en aktiv medlem av U.S.S. Women's Sled Hockey Team – och spelar lågt på isen, med hockeyklubbor som dubblar som isplockar. Hon har ett nytt jobb på Spaulding Rehabiliteringssjukhus där hon ger anpassningsbara idrottsmöjligheter till personer med funktionshinder.
Även om hon nu är vuxen träffar hon läkare på Boston Children's igen på grund av deras omfattande kunskap om vaskulära anomalier. "Jag är så exalterad över all ny forskning och utbildning som har kommit ut med venösa missbildningar", säger hon.
Mer information: Kathleen Cullion et al, Ablation of Venous Misformations by Photothermal Therapy with Intravenous Gold Nanoshells, Nano Letters (2023). DOI:10.1021/acs.nanolett.3c01945
Journalinformation: Nanobokstäver
Tillhandahålls av Children's Hospital Boston